2.本態性高血圧の成因・診断・治療法―血管調節異常と本態性高血圧
https://doi.org/10.57554/2024-0019
はじめに
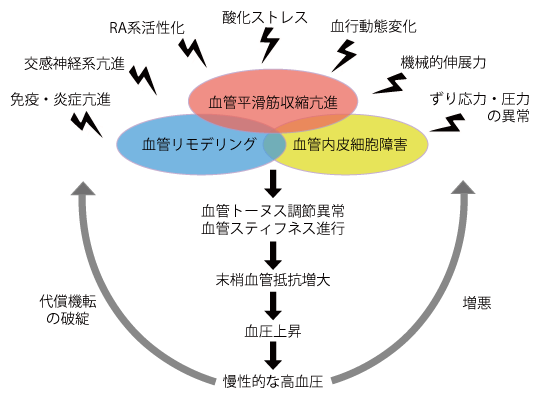
血管調節は血管平滑筋と血管内皮による収縮と弛緩の均衡維持により担われている。本態性高血圧の病態では交感神経系やレニン・アンジオテンシン(RA)系の活性化、酸化ストレス、血行動態の変化、機械的伸展力や物理的刺激の増大によりこの均衡が崩れ、血管収縮の亢進、動脈リモデリング、血管内皮機能障害が生じて、血管緊張(トーヌス)異常をきたし、動脈壁が硬くなり伸展性を失った動脈スティフネスの進行とともに慢性的な高血圧が形成されていく 1, 2)(図1)。本稿では高血圧における血管調節異常の機序を解説し、診断や治療について触れていく。
1.血圧形成における血管の役割
動脈系は大血管、中~小動脈、細動脈、毛細血管からなる。動脈壁は解剖学的に3つの層、単層の「内皮細胞」、弾性繊維と血管平滑筋細胞の多層からなる「血管中膜」、線維芽細胞や結合組織、細胞外マトリックスを含む「外膜」から構成される。血管の中膜は自律神経系に支配されており、その収縮はホルモンや血管作動性ペプチド、活性酸素種によって調節されている。動脈は、中膜の弾性繊維の含有量や機能の違いから、大動脈や心臓に近く太い弾性動脈、末梢にある中型の筋性動脈、その先の細動脈(抵抗血管)、毛細血管に分類される。弾性動脈は平滑筋より弾性線維を豊富に含有するため、血管の伸展や収縮を介して血圧調節に寄与している。一方、筋性動脈は平滑筋を多く含有し、平滑筋の収縮と弛緩により血流分布を調節する。細動脈は抵抗血管と呼ばれ、平滑筋が豊富で、神経性あるいはホルモンなどの液性因子により血管平滑筋の収縮が調節される。例えば、交感神経興奮時はノルアドレナリンが平滑筋に作用して血管を収縮させ、血管抵抗が増大し、血圧が上昇する。大動脈から次第に中小の動脈に枝分かれしていく課程で、血管の総断面積、流速、血圧はそれほど大きく変動しないが、細動脈レベルで血管抵抗が急に増大する。
心臓からの血液拍出は断続的であるが、動脈の血流が連続的で末梢組織まで血液を送ることができるのは、心収縮力以外に、弾性血管と抵抗血管が心収縮期に拡張し、心拡張期には元に戻ろうとする駆動圧を生じて血圧を維持しているからである(Windkessel効果)。また、こうした血管の作用は心駆出エネルギーが直接動脈壁に及ぼす壁応力を減弱させて血管保護的に働き、末梢へのエネルギー伝搬を減衰させて末梢臓器の微小血管保護に働く(クッション効果)。こうした機能を担う中膜の血管平滑筋は一過的な収縮に関わるだけでなく、普段より持続的な筋トーヌスを維持しており、これが血流抵抗を形成する本体となっている。血管抵抗は血管半径(内腔径r)の4乗(r4)に反比例するため、血管径が4分の1になると、血管抵抗は256倍増大し、内腔径のわずかな変化が血管抵抗に大きな影響を与える 3)。高血圧形成においては血管抵抗の増大が中心的な役割を果たしている。









