1.妊婦の糖代謝異常(妊娠糖尿病を含む)の診断と治療
https://doi.org/10.57554/2024-0002
はじめに
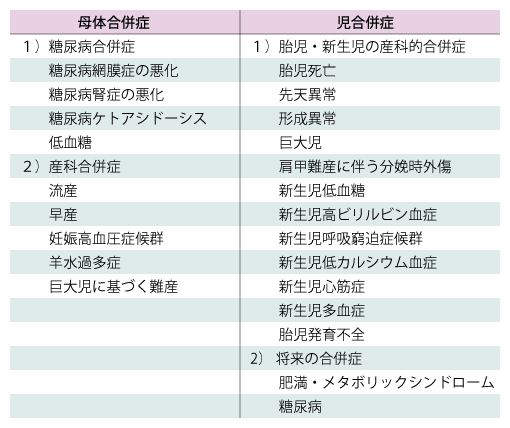
妊娠中に血糖の異常をきたす「妊婦の糖代謝異常」は、母児の健康問題を引き起こすことが知られている(表1)。母体に惹起される問題は流産および早産、羊水過多、帝王切開となる率の増加、妊娠高血圧症候群の合併などがある。児については、妊娠初期から高血糖状態にある場合には胎児死亡(母体の流産につながる)や先天異常、妊娠経過中の母体の高血糖状態の児への影響としては巨大児・large for gestational age(LGA)児(過体重児)、新生児低血糖症、高ビリルビン血症、低カルシウム血症、呼吸窮迫症候群などが挙げられる 1)。妊婦の糖代謝異常は全妊婦のうちのおよそ10%にみられると考えられており、妊娠中に血糖測定などの検査を行い、見逃すことなく発見し母児の健康問題のリスクを回避しなければならない。本稿では、妊婦の糖代謝異常について、診断を中心に述べる。
1.妊婦の糖代謝異常の分類
妊婦の糖代謝異常は、①妊娠糖尿病、②妊娠中の明らかな糖尿病、③糖尿病合併妊娠の3つに分けられる 2)。
①妊娠糖尿病:妊娠中に初めて発見または発症した糖代謝異常で、糖尿病に至っていない耐糖能異常は妊娠糖尿病に分類される。妊娠糖尿病は、糖尿病合併妊娠や妊娠中の明らかな糖尿病に比べ軽度な糖代謝異常である。
②妊娠中の明らかな糖尿病:妊娠前から糖尿病があった可能性が高いが、妊娠中に糖代謝異常が初めて発見された場合で、糖尿病網膜症を認めないときには、妊娠中の明らかな糖尿病に分類される。妊娠中における糖代謝の変化の影響から糖代謝異常が惹起され、妊娠中の明らかな糖尿病となるほか、妊娠前に見逃されていた糖尿病、妊娠中に発症した劇症1型糖尿病および急性発症1型糖尿病も妊娠中の明らかな糖尿病に含まれる。
③糖尿病合併妊娠:妊娠前からすでに糖尿病に罹患している場合、糖尿病合併妊娠に分類される。妊娠中に初めて糖尿病と診断された者であっても、眼底検査で確実な糖尿病網膜症がある場合には、妊娠前からすでに糖尿病に罹患していたはずなので、糖尿病合併妊娠に分類される。
妊婦の糖代謝異常は、妊娠自体がインスリン抵抗性増大をもたらすことに起因する。妊娠中(特に妊娠後期)は胎盤からのインスリン拮抗ホルモン(胎盤由来のエストロゲン、プロゲステロン、胎盤ラクトゲン)の分泌が増加する。また、妊娠によってグルカゴン分泌抑制、サイトカインの分泌が促される 3)。これらを受けて、妊婦はインスリン抵抗性の増大をきたす。インスリン抵抗性の増大によって血糖値が上昇しやすくなり、母体の膵β細胞からのインスリン分泌も増加する。しかし、その代償性のインスリン分泌増加が不十分であると、正常レベルまで血糖値を下げることができず、糖代謝異常が惹起される。この妊娠中の糖代謝の変化の影響から、妊娠中の明らかな糖尿病や妊娠糖尿病を発症する。妊娠糖尿病では、妊娠中の明らかな糖尿病のように、本来の糖尿病の病態ほどの耐糖能異常には至っておらず、比較的軽度な糖代謝異常である。また、糖尿病合併妊娠では、妊娠前に比べ、妊娠するとより高血糖になりやすくなり、治療として用いるインスリンの必要量が妊娠週数が進むにつれてより多くなっていく。










