下垂体(前葉・後葉)の解剖学
https://doi.org/10.57554/2026-0023
はじめに
下垂体は、原始口腔外胚葉より生じる前葉(腺性下垂体)と、第三脳室漏斗部より生じる後葉(神経性下垂体)、漏斗部などから構成される内分泌器官である。下垂体前葉には、各種の下垂体前葉ホルモンを産生分泌する細胞と濾胞星状細胞が存在する。下垂体前葉では、成長ホルモン(growth hormone:GH)、乳汁分泌刺激ホルモン・プロラクチン(prolactin:PRL)、副腎皮質刺激ホルモン(adrenocorticotropic hormone:ACTH)、甲状腺刺激ホルモン(thyroid stimulating hormone:TSH)、性腺刺激ホルモン・ゴナドトロピン(gonadotropin)、卵胞刺激ホルモン(follicle stimulating hormone:FSH)および黄体形成ホルモン(luteinizing hormone:LH)が産生分泌される。視床下部では、これらの前葉ホルモンの産生・分泌促進ないしは抑制因子が産生され、これら視床下部ホルモンは下垂体門脈系に放出され下垂体前葉に到達する。下垂体後葉からは、抗利尿ホルモン(バソプレシン、antidiuretic hormone:ADH)、オキシトシンが分泌される。本稿では、これら下垂体前葉・後葉について概説する。
1.視床下部・下垂体・標的器官
下垂体前葉ホルモンとそれらを制御する視床下部ホルモン、分泌刺激因子・抑制因子、臨床症状(過剰症・欠損症)についてその概要を表1に提示する。下垂体ホルモンは、視床下部ホルモンと標的器官ホルモンとのポジティブないしネガティブフィードバックを受けているため、下垂体ホルモンとともに標的器官ホルモンを測定する必要がある。また、下垂体ホルモンは、年齢・性・睡眠・妊娠・日内変動などさまざまな生理的因子によりその値が変動する。
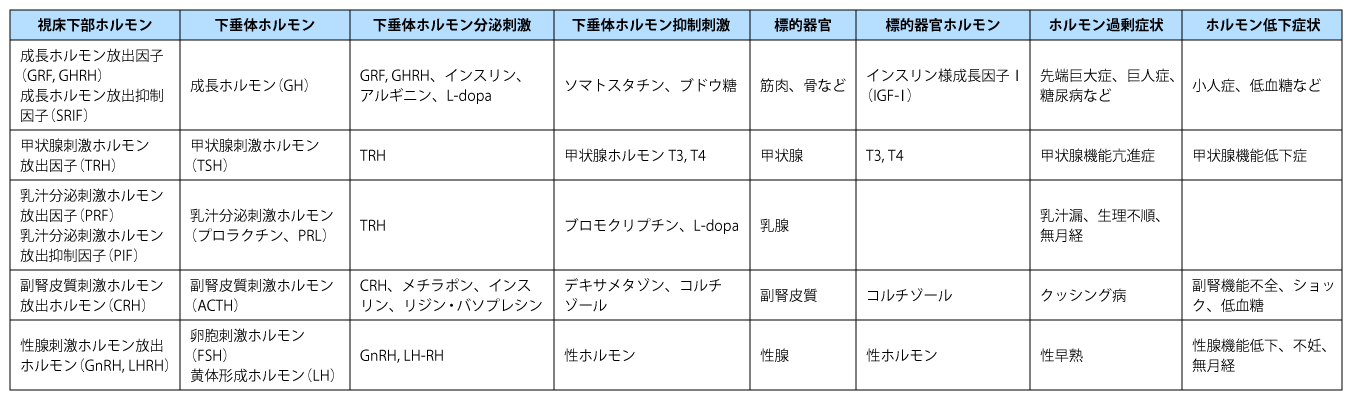
画像をクリックすると拡大します
1)下垂体機能異常に対する基本的な考え方
臨床症状は、通常、標的器官のホルモンの過不足によるものであるがゆえに、その原因が視床下部-下垂体-標的器官のいずれにあるか特定する必要がある。下垂体に異常がある場合には、1つの視床下部-下垂体-標的器官の系統の異常にとどまることはむしろ少なく、同時に複数の系統にも異常がみられることが多い。これらの下垂体機能低下症または亢進症を確実に診断するには、個々の視床下部-下垂体-標的器官を別々に検査し評価することが大切である。下垂体機能亢進症は多くの場合、特定の下垂体前葉ホルモンを産生する下垂体神経内分泌腫瘍(pituitary neuroendocrine tumor:PitNET)により発症するが、時に多ホルモン産生性であるので注意が必要である。
2)下垂体前葉ホルモンの分泌刺激試験と抑制試験 1)
各下垂体前葉ホルモンに対する主な分泌刺激試験・抑制試験は表1に示した通りである。ホルモン分泌過剰症状を示す機能性PitNETでは、自律性にホルモンを産生するため視床下部-下垂体-標的器官のネガティブフィードバック機構が作用せず、分泌抑制試験でホルモンの分泌が抑制されないことが多いが、例外も存在することに注意が必要である。また、下垂体機能低下症では、分泌刺激試験を行っても反応が低下ないしは廃絶していることが多い。
3)視床下部機能に対する評価
視床下部ホルモンの末梢血での濃度は極めて低いのが通常である。その測定の意義は異所性視床下部ホルモン産生腫瘍(代表例は成長ホルモン放出ホルモン〔growth hormone releasing hormone:GHRH〕産生腫瘍)に限られる。下垂体ホルモンのパルス状分泌の消失、高PRL血症は、視床下部障害を示唆する。標的器官ホルモンを介するネガティブフィードバックに基づく分泌刺激ないしは抑制試験は、通常、視床下部-下垂体を同時に評価していることになる。下垂体のみを刺激する、視床下部ホルモンに相当する放出ホルモンによる刺激試験を行い、下垂体の機能を把握することにより、間接的に視床下部機能を推測することができる。









